 Definice: Roztroušená skleróza (RS) je onemocnění centrálního nervového systému (CNS), který je tvořen nervovými tkáněmi mozku a míchy. Její příčina není známa, takže jí nelze předcházet, a dosud nebyl nalezen žádný lék, který by byl schopen zcela zastavit postup choroby. Propuká nejčastěji mezi 20. a 40. rokem života. RS není smrtelná v obecně chápaném slova smyslu a počet pacientů, kteří na ni v posledních stádiích zemřeli, se neustále snižuje.
Definice: Roztroušená skleróza (RS) je onemocnění centrálního nervového systému (CNS), který je tvořen nervovými tkáněmi mozku a míchy. Její příčina není známa, takže jí nelze předcházet, a dosud nebyl nalezen žádný lék, který by byl schopen zcela zastavit postup choroby. Propuká nejčastěji mezi 20. a 40. rokem života. RS není smrtelná v obecně chápaném slova smyslu a počet pacientů, kteří na ni v posledních stádiích zemřeli, se neustále snižuje.
Úvod o nemoci
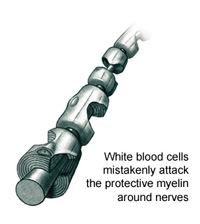
Myelin je tuková substance, která obaluje, chrání a vyživuje nervová vlákna, která bez této izolace časem odumírají. Je produkován oligodendrocyty, specializovanými buňkami v CNS; je vlastně jejich stočeným výběžkem. Myelinový obal, tzv. myelinová pochva, obklopuje axony, prodloužené výběžky nervových buněk, které zajišťují přenos signálů mezi nervovými buňkami. Na nervových vláknech jsou sodíkové a draslíkové kanálky; ionty draslíku a sodíku jsou velmi důležité pro posun elektrického impulsu po nervovém vlákně. Ne všechna nervová vlákna jsou myelinizována, protože myelin je vcelku objemově velký a je hodně náročný na prostor. Proto jsou myelinové pochvy jen kolem těch axonů, které musí vést vzruchy rychle, např. ke svalům, kdežto axony řídící třeba vnitřní orgány tak rychlé být nemusí, proto nejsou myelinizované.
Myelinizovaná vlákna vypadají trochu jako vuřty navlečené na šňůrce. Šňůrkou je v tomto případě nervové vlákno a v zářezech (tzv. Ranvierovy zářezy), oddělujících jednotlivé "vuřty" (internodia) myelinu, jsou nashromážděny sodíkové a draslíkové kanálky, takže impuls přeskakuje z jednoho zářezu na druhý, místo aby se plazil po celé délce vlákna - proto je rychlejší.
Roztroušená skleróza byla velmi trefně pojmenována. Slovo "skleróza" pochází z řeckého skleros, což znamená "tuhý" (tam, kde odezní zánět, se postižená tkáň zjizví). Roztroušená proto, že v CNS vytváří porůznu roztroušená zánětlivá ložiska, zvaná též plaky nebo léze. Tato ložiska mají různou velikost, několik milimetrů až centimetrů, a jsou rozeseta v bílé hmotě mozku a míchy. Dochází v nich k rozpadu myelinových pochev. Imunitní systém považuje myelin za organismu cizí, tudíž škodlivý, a ničí jej. Jakmile je myelinová pochva zničena chorobným procesem, je zpomalen nebo zcela přerušen přenos nervových vzruchů v CNS (tzv. kondukční blok). V mnoha případech organismus tento problém kompenzuje nahuštěním většího množství sodíkových a draslíkových kanálků a jejich rozprostřením po demyelinizované části vlákna, takže elektrický impuls může pokračovat v cestě jako u nemyelinizovaného axonu. Nervová vlákna jsou též do jisté míry schopna remyelinizace, tzn. znovuobnovení myelinových obalů. Ačkoli se vědci původně domnívali, že myelin u dospělých jedinců již není schopen obnovy, nedávné vědecké výzkumy prokázaly opak. Bohužel probíhající zánětlivý proces tuto regeneraci oddaluje a opakovaná demyelinizace vyčerpává regenerační schopnosti oligodendrocytů a znovuobnovený myelin není již tak silný a zářezy jsou blíž u sebe, takže vedení impulsů je sice obnoveno, ale je pomalejší.
Lékaři zjistili, že hlavním problémem není ani tak demyelinizace, protože obnažení axonu neznamená automaticky zastavení přenosu vzruchů, ale především destrukce axonů v placích. Axony se narušují (laicky řečeno doslova trhají) a neexistuje nic, co by je dokázalo znovu spojit; pouze v periferním nervstvu jsou axony schopné částečné obnovy. Dříve panoval názor, že ke zničení axonů dochází až v pozdějších progresivních stádiích nemoci, ale nové výzkumy ukázaly, že axony se trhají již v časné fázi RS. Podle pozorování se u některých pacientů může roztrhnout až 11.000 vláken na 1 m3.
Zcela nově bylo pomocí magnetické rezonanční spektroskopie zjištěno, že příčinou poruch, u kterých nedochází k remisi, je při RS významný pokles koncentrace aminokyseliny N-acetylaspartátu (NAA), normálně obsažené v neuronech dospělého CNS. K poklesu dochází nejen v lézích, ale i mimo ně, ve zdravě vypadající bílé hmotě.
Roztroušená skleróza je definována jako autoimunitní onemocnění - imunitní systém napadá vlastní tkáně organismu. Na spuštění tohoto útoku se podílí mnoho různých faktorů, např. genetické dispozice, životní prostředí a další, často neznámí činitelé. V případě RS jsou cílem útoku myelinové pochvy nervových vláken.
Z dosavadních studií vyplývá, že se tato choroba vyskytuje hlavně ve středních a chladnějších zeměpisných šířkách. Co se týče ČR, podle epidemiologických výzkumů je největší výskyt RS na severu Čech, zřejmě to souvisí se zhoršeným životním prostředím v této oblasti. RS postihuje ženy dvakrát častěji než muže. Pokud je v rodině člen s RS, jeho blízcí příbuzní nesou riziko 1:100 až 1:50, že se u nich RS vyvine. U jednovaječných dvojčat je toto riziko dokonce 1:3. V ostatní populaci je šance na rozvoj RS 1:1000. Protože asi 80% pacientů s RS nemá nejbližší příbuzné s touto chorobou, je možné říci, že genetická výbava není jediným faktorem ovlivňujícím rozvoj RS, tudíž nejde o striktně dědičnou nemoc. Přesto lékaři pomocí molekulární genetiky zkoumají genetické znaky, které se u pacientů s RS vyskytují častěji než v ostatní populaci. Protože na vzniku RS se podílí hlavně imunitní systém, je pravděpodobné, že geny, spoluodpovědné za rozvoj této choroby, souvisejí s obranným systémem organismu. Dalším faktorem, podílejícím se na vzniku RS, je životní prostředí; lékaři předpokládají, že v oblastech s vysokým znečištěním mají obyvatelé narušenou obranyschopnost organismu, tudíž více náchylnou ke "zmatení" a zvrhnutí se v autoagresivní chování. Jedna z hypotéz také předpokládá, že příčinou RS by mohly být tzv. retroviry (viry, které vedou ke zjevnému onemocnění až po mnohaleté "neviditelné" přítomnosti v organismu).
Příznaky
Nejčastějšími příznaky jsou mravenčení a snížení citlivosti, zvláště v rukou a nohách, a poruchy koordinace pohybů nebo snížená pohyblivost. Mohou být změny čití – normální látka na těle může být vnímána jako že kouše, škrábe, ... (v neurologii tomu říkáme dysestezie). Dalšími příznaky mohou být poruchy vidění (vidíte dvojmo nebo tzv. nystagmus, kdy vám oči kmitají podobně, jako když se díváte z rychle jedoucího auta na plaňkový plot; nystagmus nelze ovlivnit vůlí), špatná výslovnost a zadrhávání, zánět očního nervu (viz dále), neustálá únava atp. Tyto obtíže mohou trvat různě dlouhou dobu, několik týdnů i měsíců. Může dojít i k epileptickým záchvatům, k náhlému ochrnutí, připomínajícímu mrtvici, nebo úpadku duševních schopností – poruchy myšlení, logického uvažování a paměti. Častý je také tzv. Lhermittův příznak - je to pocit elektrických výbojů v páteři při předklonění hlavy. Příznaky RS se dělí do tří skupin - primární jsou přímým důsledkem poškození myelinu a většina se dá úspěšně kontrolovat vhodnou léčbou, rehabilitací a jinými léčebnými metodami. Sekundární jsou komplikace způsobené primárními symptomy. Např. dysfunkce močového měchýře může vést k zánětu močových cest; při paralýze hrozí proleženiny; zvýšená únava a poruchy koordinace a hybnosti vyvolávají neobvyklou a nadměrnou zátěž svalů, což může posléze vést k jejich deformaci či ochabnutí; řídnutí kostí zvyšuje riziko zlomenin atp. A konečně terciární jsou společenské, pracovní a psychologické komplikace primárních a sekundárních příznaků. Pokud je pacient např. neschopen chůze, propadá depresi a ztrácí chuť do života. Ovšem právě deprese patří do všech tří skupin příznaků, protože se zdá, že ji u této choroby nezpůsobuje jen vědomí vážné nemoci, ale i nějaké další, zatím neznámé, nemoci vlastní mechanismy.
Optická (retrobulbární) neuritida - zánět očního nervu
Je častým prvním příznakem RS, postihuje jeden nebo oba zrakové nervy. Projevuje se bolestí "za okem" při jeho pohybu i v klidu, rozmazaným nebo zdvojeným viděním (diplopie), výpadky zorného pole (v oftalmologii nazývané jako tzv. skotomy – diagnostikuje se perimetrem), snížením vnímání ostrosti barev. RBN se léčí kortikosteroidy; buď zvýšením dávek orálních steroidů, nebo infuzemi Solu-Medrolu. Zánět obvykle nezanechá žádné nebo jen malé následky, vzácně může způsobit slepotu.
Diagnostika
Stanovení diagnózy musí být provedeno velmi pečlivě, aby se předem vyloučila jiná onemocnění s podobnými příznaky.
Lumbální punkce
Mozkomíšní mok (likvor) je čirá řídká tekutina, která cirkuluje mezi mozkovými komorami, centrálním kanálem v páteři a prostorem mezi mozkem a míchou a jejich ochrannými membránami – meningami. Obsahuje rozpuštěnou glukózu, proteiny a soli a také určité typy lymfocytů. Funkcí této tekutiny je chránit mozek a míchu před nárazy a prudkými pohyby a minimalizovat tak nebezpečí poranění či jakéhokoli poškození těchto životně důležitých orgánů. Vyšetření mozkomíšního moku, který se získává lumbální punkcí, má velký význam v diagnostice řady chorobných stavů postihujících mozek a míchu. Lumbální punkce probíhá následovně: posadíte se na židli břichem k opěradlu nebo se položíte na břicho na lůžko, lékař vám potře dezinfekčním roztokem oblast bederní páteře a zavede do páteřního kanálu dutou jehlu, kterou odebere vzorek likvoru. K poškození míchy při správně provedené lumbální punkci nedochází, protože ta končí někde kolem prvního bederního obratle, kdežto vpich se provádí níže – v těhto místech jsou jen nervová vlákna, takže při jejich podráždění může vzniknout pocit střílení do nohy. Poté se položíte na břicho a minimálně hodinu se nesmíte hýbat. Po hodině se smíte obracet na bok a na záda, ale nesmíte zvedat hlavu. Po cca 6-12 hodinách smíte vstát z lůžka, ale jen na velmi omezenou dobu. Existuje i forma atraumatické lumbální punkce (s použitím atraumatické jehly – asi 280 Kč), která je šetrnější v tom, že se vazivo durálního vaku jen „roztáhne“ a po vytažení duté jehly zase zacelí, vzácněji jsou zde polumbální komplikace (postpunkční syndrom). Po lumbální punkci je důležitý dostatek tekutin, minimální pohyb a také přísun kofeinu, který ne zcela jasným způsobem potíže po lumbální punkci zmírňuje.
Více o lumbální punkci a především její šetrnější metodou (atraumatické lumbální punkci) zde.
Magnetická rezonance (MRI)
Zobrazení vnitřních orgánů a tkání pomocí MRI poskytuje dvourozměrné nebo trojrozměrné obrazy jednotlivých orgánů či jiných struktur, aniž by k tomu byly nutné RTG paprsky. Při vyšetření vás položí do jakéhosi tunelu uvnitř masivního, kruhového, uprostřed dutého magnetu. Osy jader (protonů) vodíkových atomů uvnitř lidského těla, které jsou normálně nasměrovány zcela náhodně nejrůznějšími směry, se působením silného vnějšího magnetického pole seřadí paralelně týmž směrem. Poté jsou jádra z tohoto svého uspořádání magnetickou pulsní vlnou vychýlena a po jejím odeznění se znovu vracejí do původní pozice, přičemž vydávají měřitelné signály. Hustota vodíkových atomů a signály vznikající při změnách polohy jejich magnetických os slouží pak k rekonstrukci obrazu vyšetřované tkáně. Vznikající signály zachycují detekční cívky, počítač je transformuje do podoby výsledného zobrazení průřezů tkání nebo jejich trojrozměrné podoby. Tkáně obsahující velké množství vodíkových atomů (jako např. tuková tkáň) mají na výsledném zobrazení bílou barvu, tkáně s malým nebo nulovým počtem protonů (jako např. kosti) jsou zobrazeny černě. Tunel MR je dost úzký, ale na druhou stranu je osvětlený, takže neležíte ve tmě. Ozývá se v něm dost velký hluk, proto úzkostlivějším pacientům dáváme premedikaci (nejčastěji Diazepam = Apaurin). Vzhledem k silnému magnetickému poli musíte v šatně odložit všechny kovové předměty (dámy i pánové, veškerý piercing vyndat, a dámy, pozor na háčky u podprsenky!), takže ne všichni lidé s kardiostimulátory nebo s kovovými implantáty (např. endoprotéza) nemohou toto vyšetření podstoupit. Zobrazení pomocí MRI v je velmi užitečné při diagnostice onemocnění poruch mozku a míchy, protože šedá a bílá mozková hmota, které jsou na snímcích CT jen velmi obtížně rozpoznatelné, jsou na zobrazeních získaných MRI jasně odlišeny. Je to také velmi dobrá metoda k odhalení drobných nebo na CT špatně viditelných nádorů. CT vyšetření je sice levnější, ale obecně není k vyšetření mozku a míchy vhodné. K základním změnám (především u cévních mozkových příhod – tj. nedokrvenosti nebo naopak krvácení mozku) jsou však dostačující. Případná opakovaná MRI vyšetření by měla být prováděna na témže pracovišti. I kdyby nález hodnotili různí lékaři, je dodržován standardní vyšetřovací protokol a výsledky jsou srovnatelné. Ale i při optimálních podmínkách může při MRI uniknout až cca. 20% případů RS (tj. MRI chybně dává normální nález). Toto je však vzhledem k rozvíjející se kvalitě MR stále vzácnější. A na druhé straně, MRI může zjistit léze v CNS i u pacienta, který nemá žádné relevantní klinické příznaky.
Počítačová tomografie (CT)
Počítačová tomografie (z angl. computerized tomography) nebo též CT scan je diagnostická technika, při níž se pomocí kombinace RTG záření a počítačového vyhodnocení získávají "řezy" zobrazující v různých rovinách nejrůznější části organismu a jeho orgánů. Tato zobrazovací technika poskytuje mnohem přesnější a zřetelnější informace než klasické RTG vyšetření. Vyšetření je subjektivně hodně podobné MRI. Ležíte na speciálním lůžku, kterým lze pohybovat nahoru i dolů, do kruhu i směrem od kruhu; je tak možné přesně nastavit potřebnou polohu pacienta v přístroji; poté s vámi lůžko zajede do přístroje. Přístroj lze naklonit oběma směry, dopředu i dozadu, aby bylo možno zamířit RTG paprsky na vyšetřovanou oblast. RTG paprsky, vysílané v malých dávkách a pouze zlomek sekundy, procházejí tělem pod různými úhly; snímač se přitom otáčí okolo vás. Paprsky, které vám procházející tělem, nedopadají u CT na citlivý film, ale na speciální detektory, které je přeměňují na signály zpracovávané počítačem. Teprve ten pak rekonstruuje řezy příslušnou částí organismu, na kterých jsou zobrazeny i měkké tkáně včetně eventuálních tumorů, jež jsou na klasickém RTG snímku nezřetelné nebo zcela neviditelné. Pomocí dalšího elektronického zpracování je pak možné získat i trojrozměrné obrazy. Pro diagnostiku RS je však CT nedostačující, mnohem výhodnější je použití výše zmíněného MR.
Evokované potenciály (EP)
Jde o záznam elektrické aktivity, která vzniká v mozku jako reakce na určité vnější podněty; tyto reakce jsou mnohem slabší než impulsy zaznamenávané EEG. Vyšetření má ověřit, zda do mozkové kůry procházejí všechny podněty a případně najít překážku, která tento průchod zhoršuje nebo úplně znemožňuje. Procedura je bezbolestná a trvá obvykle od 30 do 60 minut. Nejdřív se podobně jako při EEG připevní na vlasaté části hlavy soubor malých elektrod. Umístění elektrod závisí na tom, který smyslový systém má být vyšetřován. Výstup je připojen k počítači, který zpracovává výsledné odpovědi na podněty. Analýza je založena na vyhodnocování doby mezi podnětem a odpovědí; počítač slouží k vyhodnocení základního elektroencefalografického záznamu mozkové aktivity. K testování vizuálních funkcí se užívá série záblesků ze stroboskopu, ukazují vám neustále se měnící šachovnici (vzhledem k rychlosti změn to jako stroboskop funguje). Při hodnocení sluchu vám do sluchátek pouštějí všechny možné zvuky nejrůznější intenzity. Test hmatu a vnímání bolesti se provádí za pomoci aplikace slabých elektrických stimulů na nervy zápěstí nebo kotníku. Evokované potenciály se používají spíš jako doplňková metoda k ostatním vyšetřovacím metodám, protože jejich výsledek není vždy zcela průkazný. Evokované potenciály - více informací.
Elektromyografie (EMG)
Toto vyšetření vyhodnocuje zdravotní stav vašich svalů měřením jejich elektrické aktivity. Do jednoho ze svalů se vbodne tenká malá elektroda (jehla) a pak se měří elektrická aktivita Vašeho svalu jak v klidu, tak i při různých stupních jeho kontrakce. Vyšetření trvá nejčastěji do 30 minut a provádí se v případě, že pociťujete slabost nebo poruchu čití kdekoliv na těle (nejčastěji končetiny, vzácněji pak obličej, ...). Toto vyšetření může zjistit, zda pociťovaná slabost je způsobena onemocněním svalů, nervů nebo nervosvalové ploténky. Když vám budou píchat jehlu do svalů, které budou vyšetřovány, můžete pociťovat mírnou bolest. V průběhu testu můžete očekávat drobné potíže. Při EMG vyšetření se nic neaplikuje do nebo pod kůži.
Průběh
Roztroušená skleróza může probíhat velmi různorodě. U některých pacientů se projevuje poměrně mírnými relapsy (opětovné objevení příznaků nemoci, která byla v klidovém období) s dlouhými mezidobími bez jakýchkoli příznaků (remise), u jiných zanechávají závažná vzplanutí onemocnění trvalé následky, ale k dalšímu zhoršení stavu nedochází. A konečně u některých postižených se od prvního záchvatu projevuje trvalé zhoršování, které vede již ve středním věku k trvalému upoutání na lůžko a k inkontinenci. Jen velmi malý počet postižených dospívá k invaliditě již během prvního roku onemocnění. U některých pacientů dojde k jedné atace a poté se nemoc neprojeví i několik desítek let. V každém případě platí, že i když je RS nemoc zatím nevyléčitelná, lze ji minimálně v počátečních stádiích léky dobře kontrolovat. Průběh RS může být benigní (málo atak a minimální postižení po letech nemoci) nebo maligní (časté těžké ataky, minimální úzdrava, rychlý nárůst invalidity). Podle průběhu se RS dělí do čtyř skupin:
* REMITENTNÍ - RELABUJÍCÍ (RR)
Nejčastější forma RS. Nemoc tímto typem průběhu obvykle začíná. Zpravidla trvá několik let a je charakterizován atakami (relapsy), tzn. zhoršením neurologických obtíží, které trvají různě dlouhou dobu, od několika týdnů až po několik měsíců. Přibližně polovina nemocných má ze začátku velmi malé obtíže, takže necítí potřebu navštívit lékaře a do vyhledá jej až v okamžiku, kdy přijde další, o něco těžší ataka. Po atakách následuje částečná či úplná úzdrava (remise), jakmile dojde k obnově poškozeného myelinu. Mohou se vyskytnout spontánní remise, kdy se zdravotní stav pacienta vrátí do normálu sám, bez jakékoliv léčby. To je pravděpodobně způsobeno tím, že organismus nahradí ztrátu myelinu zmnožením sodíkových kanálků, anebo má ještě dost sil pro rychlou regeneraci myelinu. Remyelinizace nemůže nastat v místě, kde probíhá zánět, proto se předepisují imunosupresiva (zánětlivá reakce je odpovědí imunitního systému na přítomnost "vetřelce"), která jej potlačí. V tomto stádiu může proběhnout pouze jedna ataka a nemoc se i na několik desítek let klinicky neprojeví. Obecně řečeno, čím méně je atak a čím lehčí průběh mají, tím lepší je prognóza. Pouze toto stádium nemoci je dobře ovlivnitelné léky.
* SEKUNDÁRNĚ CHRONICKOPROGRESIVNÍ
Dochází k určitému trvalému postižení, organismus vyčerpal své regenerační schopnosti. Toto stádium následuje po několika letech remitentního-relabujícího průběhu (není to však pravidlem, RR forma RS se může chovat velmi "slušně" a nepřejít do tohoto stádia), proto je označováno jako sekundární (RR průběh byl primární). Vzniká určitá míra invalidity, která ale nemusí pacienta výrazně omezovat, takže i v tomto stádiu je možné žít normálním životem a pracovat. Záleží na tom, které mozkové funkce jsou postiženy. Toto stádium nemoci je již hůře ovlivnitelné léky, proto ještě více záleží na postoji pacienta, protože správnou životosprávou a cvičením lze déle udržet pacientovy schopnosti, např. jeho pohyblivost.
* PRIMÁRNĚ PROGRESIVNÍ
Tato forma RS se obvykle vyskytuje u pacientů, kteří onemocněli v pozdějším věku, mezi 40. - 50. rokem života. Dochází k pozvolnému narůstání postižení, ataky nejsou tak výrazně odděleny remisemi. Toto stádium RS je těžko ovlivnitelné léky, protože má spoustu zvláštností, s kterými si lékaři zatím nevědí rady, a protizánětlivé léky na RR formu RS zde příliš nezabírají, protože i při mnohem nižší zánětlivé aktivitě dochází stále k velkému úbytku oligodendrocytů.
* RELABUJÍCÍ - PROGRESIVNÍ
Naštěstí velmi vzácná forma RS; po atakách nedochází k žádné nebo jen velmi malé úzdravě, každé vzplanutí nemoci zanechává trvalé neurologické postižení. Toto stádium je zatím nejhůře léčitelné, ke slovu se dostávají veškeré dostupné léčebné metody, protože je velmi ohroženo zdraví pacienta a poměr prospěšnosti léčby a jejích vedlejších účinků je obrácen - zatímco např. u RR formy RS je vždy zvažováno, jestli léčba pacientovi spíše prospěje, místo aby mu uškodila nežádoucími účinky, u této formy RS je hlavním cílem terapie zastavit postup nemoci za každých okolností.
Léčba
Účinná terapie RS je stále předmětem lékařského výzkumu. U některých pacientů se dosahuje jistého zlepšení změnou stravovacích zvyklostí, např. přidáním slunečnicového oleje. V polovině 70. let se propagovalo užívání hyperbarické oxygenoterapie, ale zatím nebyl prokázán zásadní pozitivní vliv na další průběh onemocnění. V současné době se v léčbě používají kortikoidy (hlavně Medrol a Prednison), imunosupresiva (např. Imuran) a další preparáty (draslík, vitamíny a léky chránící žaludeční stěnu před nepříznivými účinky kortikoidů). Podávají se většinou jako tablety, přičemž při akutních atakách nebo při velmi rychlém postupu choroby se indikují také infúze (např. Solu-Medrol) nebo se léky injekčně aplikují přímo do páteřního kanálu (intrathekální aplikace – podobné lumbální punkci). Dalšími velmi nadějnými léky jsou interferony a glatiramer acetát. Pacienti navržení na tuto poměrně finančně nákladnou léčbu jsou posuzováni komisí a jejich terapie probíhá podle jednotného protokolu, takže je možné pojišťovnám předkládat jasné závěry o tom, jak léčba působí. Pokud jsou interferony předepisovány jen těm pacientům, u kterých by měly přinést výrazné zlepšení, nedostanou je sice všichni, ale zároveň má zdravotní pojišťovna stále důkazy o tom, že je to účinná léčba.

